精索静脈瘤 ~一生に一度の手術にするために~
精索静脈瘤 日帰り手術
手術して終わり、ではなく。
術後3ヶ月、全員にエコーで確認。
最後まで見届けます。
こんな不安はありませんか?
- “ 手術しても、本当に良くなるんだろうか
- “ 再発したらどうしよう
- “ 合併症が心配
- “ 手術したら終わり?その後のフォローは?
- “ 誰が手術するのかわからない
こうした不安を持つのは、当然のことです。
大切な体にメスを入れる。しかも、将来の妊娠に関わること。
慎重になるのは、むしろ正しい姿勢だと思います。
私たちは、そうした方々と20年以上向き合ってきました。
だからこそ、「手術して終わり」にはしないと決めています。
私たちが大切にしていること
手術の成功は、「切って終わり」ではありません。
逆流が止まり、精子が改善して初めて、治療は完結します。
生殖医療専門医が、
全例執刀します
当院の精索静脈瘤手術は、累計2,500件超の執刀経験を持つ生殖医療専門医が全例担当します。「誰が手術するか分からない」ということはありません。
術後3ヶ月、
全員にエコーで確認します
手術の目的は「逆流を止めること」。だから私たちは、3ヶ月後に必ずエコーで逆流が消失したかを確認しています。保険でも、自費でも、全員に。
精子の変化も、
数字で確認します
「手術したけど、結局どうなったの?」——その疑問に答えるために、術前後の精子検査を実施。改善の程度を、数字でお伝えします。
データで見る治療成績
私たちは、すべての患者さんの術後をフォローしています。
だから、「合併症は不明」「再発率は追えていない」ということがありません。
全員を診ているからこそ、この数字をお伝えできます。
(5年間)
(萎縮・水腫)
改善率
改善率
| 集計期間 | 直近5年間の実績 |
|---|---|
| 術後フォロー | 全例実施 |
| 3ヶ月後エコー | 全例実施 |
| 執刀医 | 生殖医療専門医が全例担当 |
※ 対象:直近5年間に当院で手術を受けた全症例
※ 逆流消失の判定:術後3ヶ月エコーにて確認
※ 精子濃度改善率:術前後の精液検査比較(N=75)
※ 改善には個人差があります。全員が改善するわけではありません。
執刀医について
増田 裕 医師
生殖医療専門医 / 泌尿器科専門医
- ✓ 精索静脈瘤手術:累計2,500件超
- ✓ TESE・MD-TESE:1,500例以上
- ✓ 男性不妊診療歴:20年以上
- ✓ 当院の手術は全例、増田医師が執刀
当院の精索静脈瘤手術は、すべて私が執刀します。「今日は誰が手術するんだろう」という不安を持たせることはありません。
院内のご案内
落ち着いた雰囲気の中で、リラックスして治療を受けていただけます。
プライバシーに配慮した個室もご用意しています。
手術環境
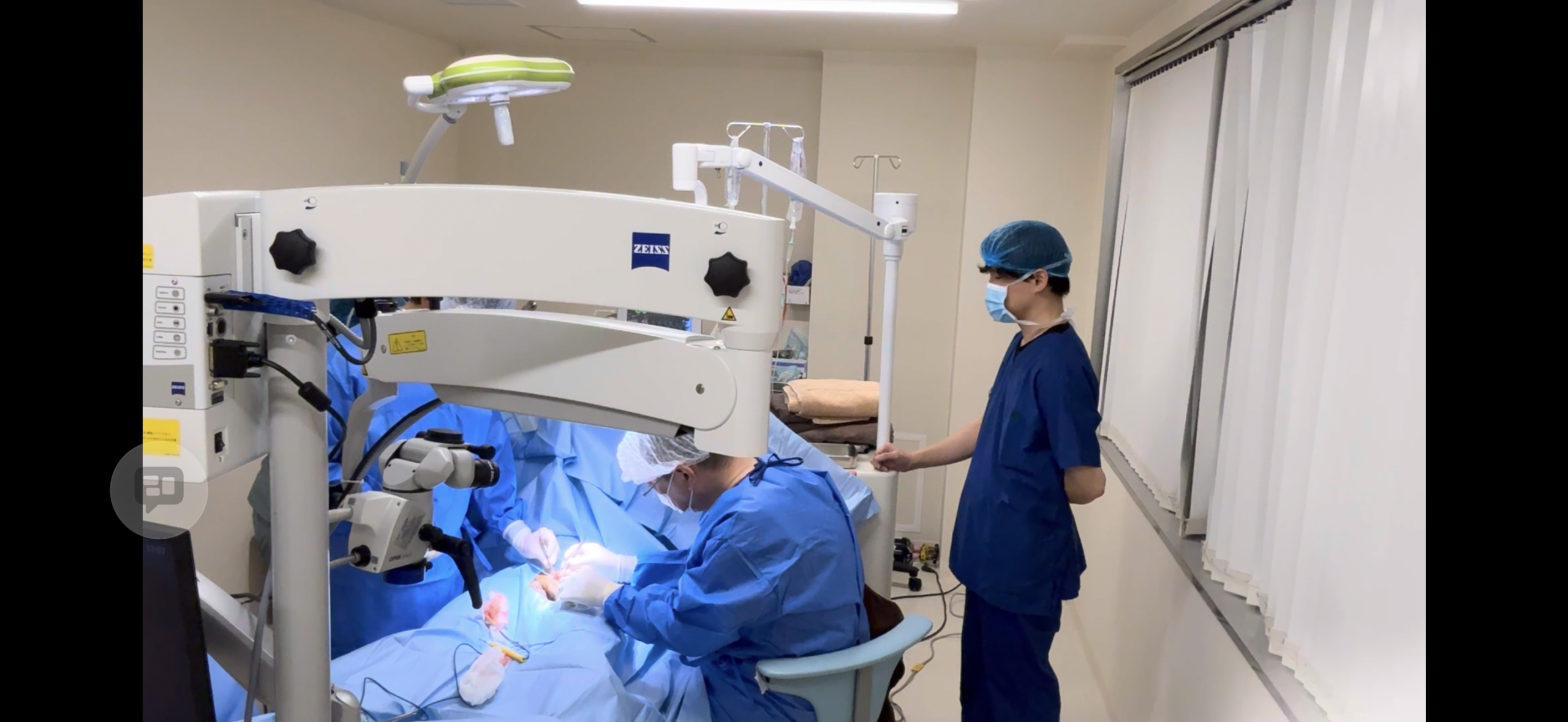
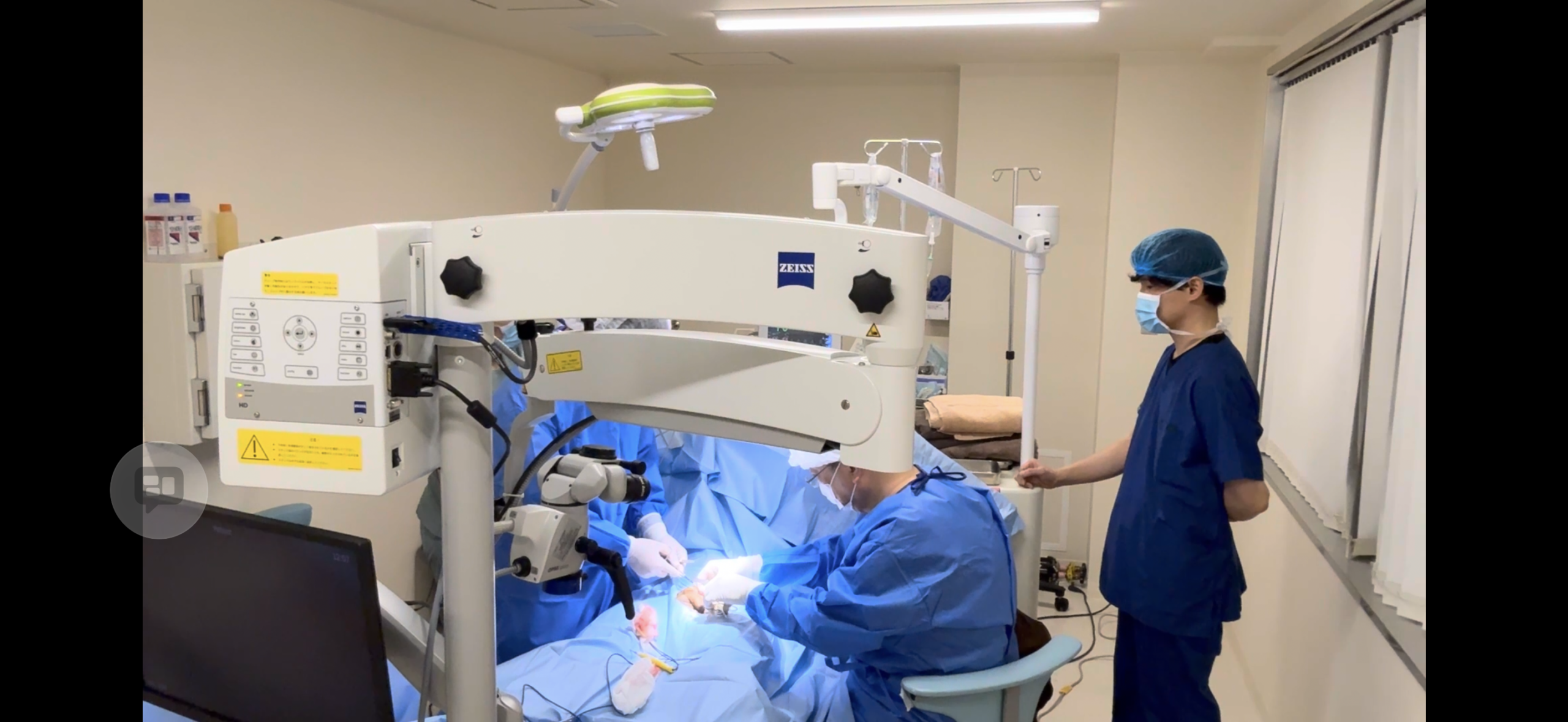
ZEISS製手術顕微鏡を使用し、精密な手術を行います。
世界トップシェアの医療用顕微鏡。高倍率で血管を1本ずつ視認し、
動脈・リンパ管を温存しながら静脈のみを確実に処理します。
治療の流れ
来院から帰宅まで約3〜4時間の日帰り手術です。
術後も定期的に経過を確認し、最後まで見届けます。
初診・検査
エコーで精索静脈瘤の有無を確認。精子検査で現状を把握します。
手術当日
局所麻酔による日帰り手術。来院から帰宅まで約3〜4時間です。顕微鏡下で精索静脈を丁寧に処理します。
ZEISS製手術顕微鏡使用翌日〜数日後
傷口のチェック。問題がないか確認します。
術後3ヶ月
エコーで逆流消失を確認。精子検査で改善度を評価します。
全員に実施術後6ヶ月(自費プランのみ)
高精度精子検査(DNA損傷、先体反応、ミトコンドリア局在、耐凍能)で詳細評価。妊娠に向けた次のステップを検討します。
費用について
費用は、最初に全部お伝えします。
「あとから追加費用がかかるのでは」という心配はありません。
| 含まれる内容 | 保険診療 約24万円 |
自費フルパック 39.8万円〜 |
|---|---|---|
| 術前検査(血液・心電図) | ○ | ○ |
| 手術(顕微鏡下低位結紮術) | ○ | ○ |
| 手術翌日の傷チェック | ○ | ○ |
| 術後3ヶ月検診(エコー+精子検査) | △ 別途費用 | ○ |
| 術後6ヶ月 高精度精子検査Bコース | − | ○ |
| 問題がある際の追加診察 | △ 別途費用 | ○ 何回でも |
| 費用(税込) | 約24万円 ※保険適用 |
片側 39.8万円 両側 50万円 |
※ 自費フルパックは6ヶ月後まで全てのフォローが含まれた「結果を確認したい方」向けのプランです。
※ 保険診療でも術後検診を別途お受けいただくことは可能です。
よくあるご質問
局所麻酔で行いますので、手術中の痛みはほとんどありません。術後は軽い痛みがありますが、痛み止めで対応できる程度です。
デスクワークであれば翌日から可能な方が多いです。力仕事は1〜2週間控えていただくことをお勧めします。
手術自体は同じです。違いは術後フォローの内容です。「結果をしっかり確認したい」という方には自費フルパックをお勧めしていますが、保険で手術し、術後検診は別途お受けいただくことも可能です。
当院のデータでは約8割の方に改善が見られていますが、全員ではありません。改善の程度にも個人差があります。だからこそ、術後の検査で実際の変化を確認することが大切だと考えています。
「結果を、最後まで見届けてほしい」
そう思う方へ。
私たちは、手術して終わりにしません。
逆流が止まったか、精子がどう変わったか、一緒に確認します。
※ 生殖医療専門医が全例執刀のため、手術枠には限りがあります
▶ 最新の手術枠情報はお知らせをご確認ください
TEL 03-6262-0745(受付 11:00〜18:00)
精索静脈瘤とは
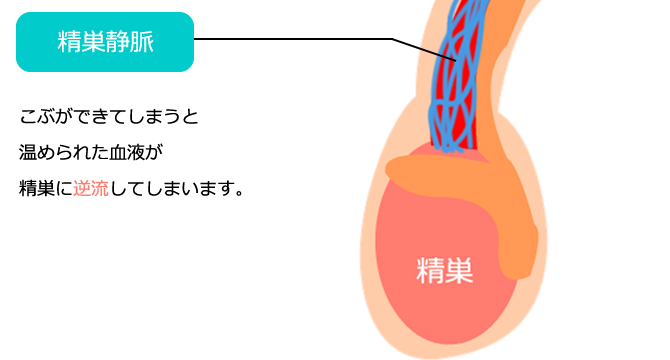
精索静脈瘤(せいさくじょうみゃくりゅう)は男性不妊症の代表的な原因です。これは、睾丸(以下精巣))から心臓へ還る血管(以下静脈)が複数の原因によって逆流して、精巣の上部に血液の溜まり(瘤⦅こぶ⦆)を形成する現象です。血液は温度が高く、この溜まりが精巣を温めるヒーター役になってしまいます。その結果、精巣周辺の温度が高くなり、精巣は熱に弱いため、精子を造る場として最悪の環境に陥り、精子形成や精子運動性に悪影響が出ます。程度の軽い重いは主に瘤の大きさによります。軽度の場合は薬物、特に漢方薬が多用され、サプリメントなども用いられます。程度が重くなると手術が選択されます。
治療方針の決定
手術は、「妊活1年経過しても妊娠しない。」「精子所見が悪い。」の二点があれば、有力な選択肢となります。さらにご夫婦の年齢や治療歴なども考慮されます。程度が重くても、しばらく薬物療法+サプリメントで妊娠に至ったご夫婦もおられます。
一方で「手術は意味がない。」「手術よりも体外受精・顕微授精を先に。」という意見には疑問符がつきます。体外受精、顕微授精に伴なう女性の身体的な負担は重く、男性の手術の方が負担は軽いですし、手術後の精子所見の改善次第では自然妊娠、人工授精で挙児を得た例も少なくないからです。
ただし、精子所見の改善には数か月から1年程度を要しますので、「そんなに待てない。」という奥様であれば、体外受精、顕微授精を優先することもありえます。
要するに、ご夫婦の条件と考え方に合わせて、複数の道筋があるというわけです。当クリニックでご相談しながら最適な方針をお決め下さい。
高精度精子解析検査
高精度精子解析検査について説明します。
この検査は、精子の数や運動率といった基本項目から踏み込んだ検査項目であり、体外受精等に使用できるレベルまで選別した運動精子に対しての検査です。「DNA構造異常」「耐凍能」「先体反応誘起能」「ミトコンドリア局在」4つの精密検査を行い、手術前の『精子の質の評価』、手術後の『精子の質の改善』を比較検討します。結果は数値や動画で見える化します。
1.DNA構造異常
DNAは「生命の設計図」と言われる通り、ベビーが成立するための最も重要な検査です。精子のDNA二重鎖切断陰性率(DNAが切れていない=つながっているものの割合)を測定するものです。
2.耐凍能検査(凍結→解凍に耐える能力)
精子が凍結保存に耐える能力があるのか?を検査します。解凍した時の精子生存率を算出します。
3.先体反応誘起能
精子の卵侵入に必要な能力である「先体反応誘起能」、すなわち受精する能力の程度を把握します。
4.ミトコンドリア局在
ミトコンドリアは、精子の中片(首の部分)に存在します。精子運動のエネルギー供給を担っている、いわばエンジンです。
一生に一度の手術にするために
奥様と生まれてくるお子様のために、この手術を決断される患者様に、できるだけ一生に一度の手術となるようスタッフ一同でサポートさせていただきます。


