精子が少ない…その原因と対処法とは?
 精子検査で精子が少なかった・・・
精子検査で精子が少なかった・・・
どうすればよいのかわからず悩んでおられる方がいると思います。
自然妊娠をするためには、1回の射精時に1億匹の精子数が必要と言われています。(正常な方は毎回数億匹の精子を射精します。精子検査を受ける方の、総精子数の中央値は2億匹程度と言われています。)
少数精鋭の精子がそろっているという方もまれにおられますが、精子の数が少ないことは大抵の場合、不妊症の原因になりやすくなるのです。
今回は、精子が少ない原因と精子を増やす方法について知っていただこうと思います。
精子の増やし方
精子のセルフチェック方法とは?
ご自宅で簡単に、精液検査とオンライン診療で結果を相談できる「男性不妊プレチェック」
妊娠可能な精子数とは?
精子の数が少ないと、「乏精子症(ぼうせいししょう)」と診断されます。
「乏精子症」は 精液の中に、精子の数が少ない症状です。WHOの国際的な基準値によると、1mlあたり、1600万匹が正常の下限基準値とされています。しかしながら、これは妊娠した人で最も少なかったのが1600万匹/mlだったという意味であり、自然妊娠を希望されるご夫婦の場合、運動率にもよりますが、望ましいのは4000~5000万匹/ml以上とされています。
乏精子症は、男性不妊の最も多い症状の1つとされています。
< 1ml当たりの精子濃度 >
・自然妊娠する上での推奨ライン:4000万~5000万以上
・男性不妊:軽症(自然妊娠する上での最低ライン) 1600万~2000万
・男性不妊:中等症 500万~1600万
・男性不妊:重症 500万以下
・無精子症:0
精子が少ない原因について詳しく知ろう
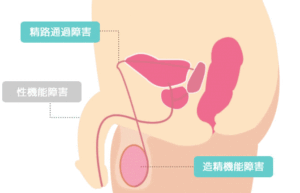 精子が少ないことは、不妊の直接的な原因になります。
精子が少ないことは、不妊の直接的な原因になります。
精子が少ない原因は、
①精子を作る機能に異常があるか(造精機能障害)?
②精子が通過する場所に異常があるか(精路機能障害)?
によって治療の方法が変わってきます。
-
- 造精機能障害
- 精巣・精巣上体で精子を造ることに問題があります。
1)極端に精子が少ない場合(精子濃度0匹~500万匹/ml)
・先天性のもの(無精子症、クラインフェルター症候群)
・精巣がんの放射線治療・抗がん剤治療
・停留精巣(幼児期におなかの位置にあった精巣が陰嚢内に下りてこない)
・成人になってからの精巣炎(おたふくかぜなど)
2)精子がやや少ない場合(精子濃度500万~1600万匹/ml)
・精索静脈瘤
・ホルモン異常(精子を造るのに関連するホルモンLH,FSH等の異常)
・精子に良くない生活習慣(仕事が激務、喫煙、タイトなブリーフを愛用、サウナ好き、長時間のサイクリング、過度の飲酒)
-
- 精路通過障害
- 精子を運ぶ通路に問題があります。
・先天的なもの(精巣やその一部の欠損・精管の欠損)
・そけいヘルニアや腹部の手術(小児期の手術で精路がふさがれたり、切断されたりすることがあります。)
・逆行性射精(射精はするが、膀胱の方に逆流してしまうため、尿道側に射出できない)
-
- その他
- 染色体異常などの遺伝的な原因、原因不明
精子を増やす方法は?
精子を増やすための対処法としては、男性不妊の重症度に応じて下記のようなものがあります。
-
- 軽症(自然妊娠する上での最低ライン)
- 精子濃度が1mlあたり1600万~2000万匹
-
- 中等症(自然妊娠が難しい)
- 精子濃度が1mlあたり500万~1600万匹
生活習慣の改善
① 運動(有酸素運動)を増やす。長距離サイクリングやサウナは控える
② 最低6時間の睡眠を確保しするように努力する
③ 禁煙をする
④ 過度の肥満は避ける(BMIが25以上で精液量や総精子数は減少傾向という報告があります)
⑤ 長時間の座位は避ける
食生活の改善
① トランス脂肪酸(マーガリン等)を避ける
② 加工肉(ハム、スパム等)を避ける
③ ビタミンB(緑黄色野菜、牡蠣、シジミ)、ビタミンC(果物、アセロラ、ブロッコリー)、ビタミンEが豊富な食物を積極的に摂取する
④ 亜鉛は精液量を増やすという報告があるため、積極的に摂取する
⑤ ベータカロチンやリコピンも精子の質を良くする報告があり、お勧めです
⑥ カフェインは摂取しすぎないこと
薬物・サプリメント補充療法
① 男性ホルモンや下垂体ホルモンが低下している場合には、クロミッド等のホルモン剤の服用(場合によってはホルモン注射)により、精子濃度が増える可能性があります。
② コエンザイムQ10、カルニチン、セレニウム、ビタミンB12は精子を良くするエビデンス(科学的な根拠)が多数示されており、良質なサプリメントを選んで摂取する。エス・セットクリニックでは、高濃度コエンザイムQ10サプリメントの『AQ10』を処方することがあります。精子の運動性がなかなか改善しない場合には、Lカルニチンが追加投与されることがあります。
当院推奨のサプリメント『AQ10』
手術
グレード3の重症な精索静脈瘤がある場合には、中等症(精子濃度が1mlあたり500万~1600万匹)の場合には手術の施行を検討します。軽症(精子濃度が1mlあたり1600万~2000万匹)の場合には半年程度保存的治療(生活習慣の改善及び薬物・サプリメント補充療法)を行い、改善が見られない場合には手術に踏み切ります。
術後にもなかなか改善が見られない場合には、自然妊娠を目的としたタイミング療法から、人工授精や体外受精へステップアップを検討することになります。
※エス・セットクリニックでは、結果診察時に、ご本人に合わせて、より詳しく生活習慣の改善のアドバイスをおこなっています。
-
- 重症(自然妊娠がかなり難しい)
- 精子濃度が1mlあたり500万以下
グレード3の重症な精索静脈瘤がある場合には、手術の施行を検討します。手術をしても改善が見られない場合や、精索静脈瘤が無い場合には半年程度保存的治療(生活習慣の改善及び薬物・サプリメント補充療法)を行います。パートナーの年齢によっては、体外受精等も並行して進めることになります。
なかなか妊娠しない場合には、染色体検査を行い、simpleTESEによる顕微授精に進むこともあります。
これに当てはまったら精索静脈瘤かもしれません。
無精子症(精子がいない状態)
実はあまり知られていませんが、正常な男性の約100人に1人は無精子症であるとされています。精子がいない場合には、遠心分離をして精子を濃縮して、慎重に精子がいないか確認します。通常は最低2回以上の精子検査を禁欲期間を長めにとって行い、本当に無精子症であるかを確かめます。
精路通過障害による無精子症の場合には、精子は正常に造っており、詰まっている精巣の一部や精管を再建する手術により精子が出てくる場合があります。また、精巣内部の精細管を切開して精子を採取する方法(TESE、MD-TESE)で精子を採取できる可能性があります。
逆行性射精(通常は射精時に閉じられている膀胱の一部が開いたままになり、精液が膀胱に逆流してしまう)の場合には、トフラニール等を用いた薬物療法を行うことにより、精子が出てくる場合もあります。また、射精後に尿中から精子を回収し、人工授精や体外受精に使用できる場合もあります。
精子が少ない原因はこのように様々なものが考えられます。不妊治療で悩むご夫婦が、男性不妊を専門とする泌尿器科医に相談することで、よりスムーズに妊娠に到達できることが良くあるのです。精子が少なくてお悩みの場合、男性不妊専門の泌尿器科医師に聞いてみることをおススメします。
まずはじめにお読みください
精子が少ないと判断される基準は?
精子の数が少ない・・・と言われても、基準がわからないと思います。「精子数」の正常値は、WHOが定めている基準が一応あります。
WHOが定めているのは、「1ccあたり、1600万匹以上」です。
しかし、この基準は、「妊娠」するための最低基準とされています。つまり、1600万匹前後では妊娠する力は弱いと考えることもできます。
自然妊娠を望むのであれば、1ccあたり5000万匹以上は欲しいと男性不妊を専門とする先生は伝えています。
不妊に悩んでいる場合、この精子の数について、本当に正常な値はどのくらいなのか?詳しく調べるとよいかもしれません。
精子はどうやって作られるのか
精子はどのように作られるのでしょうか?
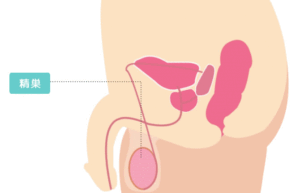 思春期になると、ホルモン活動が活性化し、「精巣」で精子が作られるようになります。
思春期になると、ホルモン活動が活性化し、「精巣」で精子が作られるようになります。
精子は、実は脳の視床下部からの指令によって作られています。視床下部から「精子を作れ」と命令がでて、精巣(睾丸)で精子を作ります。
精子の作られる過程エスセットクリニックの男性不妊専門医
精巣には、精子のもとになる「精祖細胞」があります。
「精祖細胞」から精子になるまでには、約70日~80日程度かかると言われています。「精祖細胞」は「精細管」という細い器官の中で、細胞分裂を繰り返していきます。そして、成熟した精子へと成長していきます。
成長した精子は精巣上体に運ばれていきます。ここでさらに成熟します。その後40cmほど長さのある精管を通り、射精までの時間をそこで待機することになります。
日々、約5000万~1億個の精子が作られていると言われています。
「精祖細胞」は細胞分裂をすることで、同じ細胞を作り出すことができます。そのため、精祖細胞はなくなる事はありません。
精子と精液の違いとは
精子は、精液の中に1~5%程度しか存在していません。
射精した精液を見ると、全てが精子のように思うかもしれませんが、それは違います。
精液は、精嚢(せいのう)と前立腺の2つの器官から分泌された「精漿(せいしょう)」と、精子が混ざった状態のものです。精液は弱アルカリ性です。タンパク質やアミノ酸がたくさん含まれていて、精子が快適に過ごせる環境になっています。
精子の濃度が低い場合は、「乏精子症」、精子が全くない場合は「無精子症」と言われます。
男性不妊は、原因がわからないと治療が前に進みません。そのため、精液の検査は、とても重要です。
男性不妊要因を検査
正常な精子とは
正常な精子とはなんでしょうか? 正常な精子は、活発に運動し、形もきれいです。
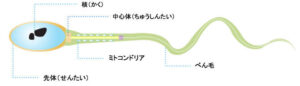
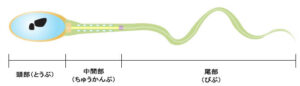
精子は「DNA」と「中心体」と「しっぽ」でつくられています。鞭毛(べんもう)は動くためにあります。
ミトコンドリアはエネルギーを発生させます。前進するエネルギーはミトコンドリアが正常であるかによって決まってきます。
精子数、運動率、空胞数、全て正常値の精子は下の動画のようになります。
いかがでしょうか?たくさんの精子が元気よく動き回っているかと思います。
では、次の動画を見てください。
いかがでしょうか? 精子の数も少なく、精子の頭に空胞(穴)が目立ちます。精子もあまり元気がなく、運動が活発ではありません・・・ふたつの動画をみてどう感じましたか?
もし人工受精や、顕微鏡授精をする場合、元気のない精子を卵子と結合させてしまったら・・・
あまりよい結果にならないと思うかもしれません。
精子検査にも種類がある
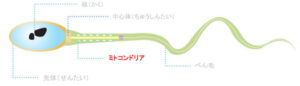 精子が少ない場合や、奥様側に原因はなく、なかなか妊娠しない場合などは、より高度な精子検査を考えてみましょう。精子には「ミトコンドリア」と呼ばれる部分があります。
精子が少ない場合や、奥様側に原因はなく、なかなか妊娠しない場合などは、より高度な精子検査を考えてみましょう。精子には「ミトコンドリア」と呼ばれる部分があります。
分かりやすく言うと、このミトコンドリアがエネルギーとなって、精子は前に進むことができます。
普通の精子検査では、「ミトコンドリア」の機能まで測定はしません。しかし、ミトコンドリアの状態に問題があるか?ないか?によって「妊娠率」に悪い影響がある可能性があります。残念ながら、運動率が低い精子の場合、妊娠する力が弱くなってしまうと考えられています。
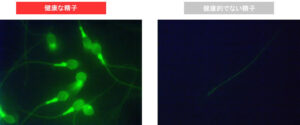
より高度な精子の検査では、このミトコンドリアの形態やエネルギーの状態を測定することができます。体外受精、顕微授精を考えている方は、より高度な検査を受けた方が、ご自身の状態をより詳しく把握した上で治療をすすめられるメリットがあります。